Ce este gastroscopia? Explorarea medicala care permite vizualizarea atenta si precisa a suprafatei mucoasei esofagului, stomacului si duodenului si identificarea modificarilor de tip inflamator si ulcerative ( ex. Esofagita, gastrita , ulcere) Poate identifica surse de sangerare (ulcere, angiodisplazii) sau...
Program : Luni-Vineri - 09:00-17:00
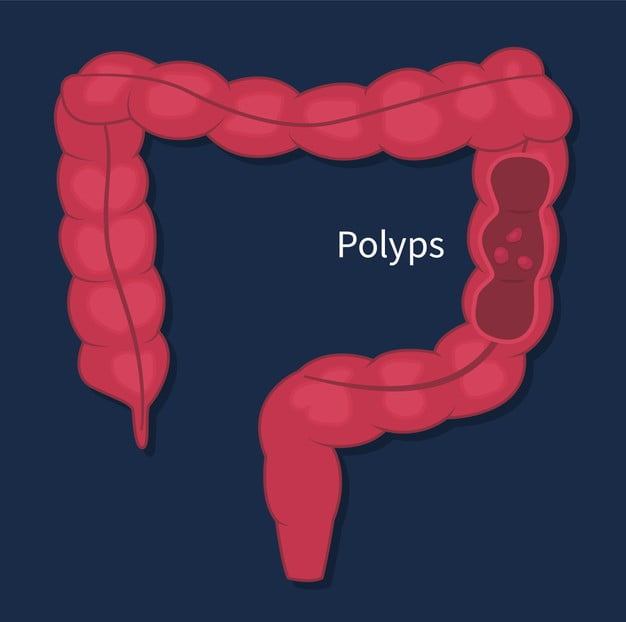
Polipectomia rectală dificilă – EMR
Localizarea polipilor adenomatosi la nivelul ultimei portiuni a intestinului gros (sigmoid, rect – vezi fig 1) este intr-o proportie cuprinsa intre 40-60%1. Procesul de transformare carcinomatosa (in cancer) a acestor polipi se produce intr-o proportie variabila, intr-un interval de timp...

Cum trebuie să mă pregătesc pentru gastroscopie sau colonoscopie?
Înainte cu 5 zile de examinare: Intrerupeti administrarea a orice medicament anticoagulant (“medicament de subțiere a sângelui, aflat de obicei în tratamentul cronic al pacienților care au suferit de infarct miocardic, accident vascular cerebral , fibrilație atrială sau tromboze venoase)–...
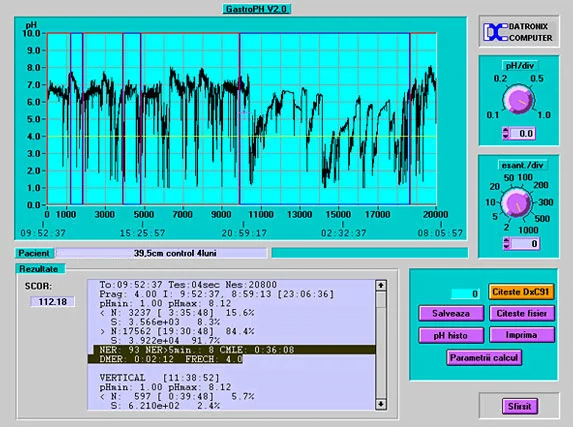
Testele funcționale digestive –pH-metria esofagiană 24/h și manomentria esofagiană
Teste utile in diagnosticul bolii de reflux gastroesofagian si tulburarilor motorii esofagiene Boala de reflux gastro-esofagian reprezinta o problema de sanatate frecvent intalnita in populatia adulta. Astfel aproximativ 20-25% din populatie prezinta simptomele acestei afectiuni in care este implicat tubul...
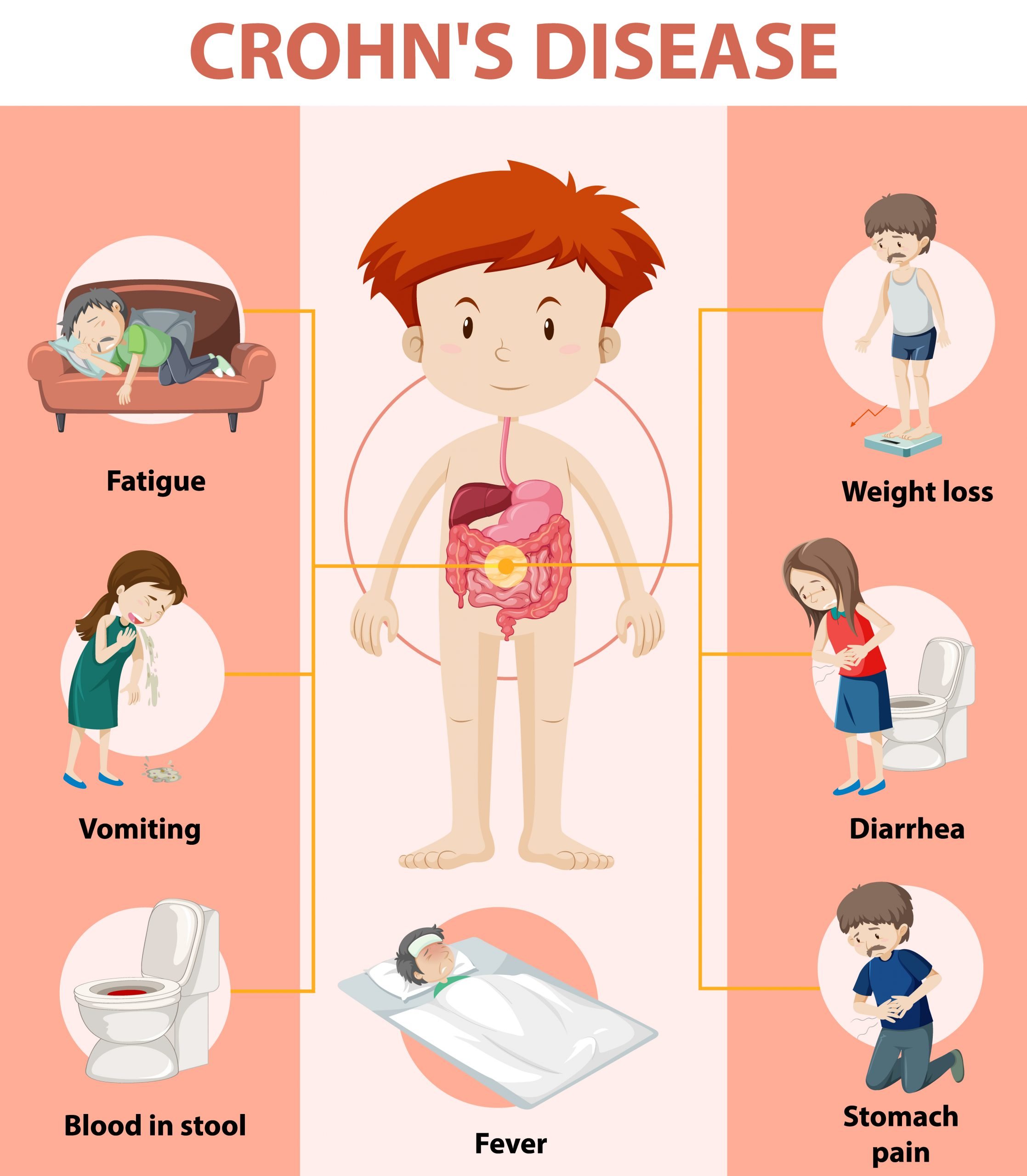
Boala Crohn
Boala Crohn determina inflamatie la nivelul intestinului subtire. Boala Crohn apare de obicei in partea inferioara a intestinului subtire, numita ileus, dar poate afecta orice parte a tractului digestiv, de la gura la anus. Inflamatia se extinde in profunzimea mucoasei...

Diverticuloza și Diverticulita
Diveriticuloza este o stare in care formatiuni asemanatoare cu niste pungi se formeaza in peretele intestinului. Aceste pungi, cunoscute ca diverticuli, sunt de marimea unor boabe mari de mazare. Acestia se formeaza in partile mai slabe ale peretelui intestinal, cel...

